Inscrivez-vous ici pour assister à notre webinaire sur la nouvelle échelle d’amélioration de la mortalité de l’ICA (CanMI-2024).
L’analyse des conséquences à court et à long terme de la pandémie de COVID-19 demeure complexe pour les actuaires; l’absence d’un consensus clair sur la question étant le seul fait accepté par tous. Selon le rapport intitulé Recherche sur l’amélioration de la mortalité et publié pour le groupe chargé de la surveillance d’un projet de l’ICA (le « Rapport »), « la surmortalité directement et indirectement due à la COVID-19 est un phénomène pluriannuel » et « entraîne une plus grande volatilité et donc une plus grande incertitude dans la prévision de la mortalité future ». Néanmoins, le modèle présenté dans le Rapport est fondé sur des données antérieures à la pandémie et n’offre pas à l’utilisateur une piste de réflexion portant sur d’éventuels changements dans les perspectives d’amélioration de la mortalité à la suite de la pandémie de COVID-19.
Le Rapport indique que « L'application des modèles existants de projection de la mortalité aux données d'expérience qui incluent des périodes avec des surmortalités liées à la COVID-19 [...] est considérée comme une erreur flagrante. » Cette affirmation est audacieuse. Même si nous ne croyons pas qu’il s’agisse d’une vérité universelle1, nous sommes d’accord avec ce fait dans la mesure où les données en question démontrent d’importants changements récents dans les taux de mortalité, qui ne devraient pas se poursuivre à long terme. Cependant, nous pensons également qu’il est peu probable que la pandémie n’ait eu aucun effet sur les taux de mortalité futurs. Si les actuaires choisissent de fonder leurs projections de l'amélioration de la mortalité future sur des améliorations calibrées avant la pandémie, cette décision doit être réfléchie et documentée.
Dans ce chapitre de notre série consacrée au Rapport récemment publié de l’ICA, nous examinons l’incidence significative de la pandémie sur la mortalité ainsi que la nécessité de revoir les hypothèses de mortalité pour tenir compte de la COVID-19. Bien que la plupart des organismes de santé aient annoncé la fin de la pandémie, il reste un doute que ses effets persistants continueront d’avoir une incidence sur la surmortalité que l’on observe aujourd’hui au regard des nouvelles données enregistrées chez la population canadienne. Dans cet article, nous nous pencherons sur les principales considérations suivantes :
- Nous aborderons trois approches utilisées pour illustrer les possibles incidences de la pandémie de COVID-19 sur les projections des taux de mortalité futurs, la manière dont elles peuvent être modélisées à l’aide de l’hypothèse de base ou l’hypothèse d’amélioration de la mortalité, et les limites de l’utilisation du nouveau modèle proposé par l’ICA sans la possibilité de procéder à des ajustements pour tenir compte de l’évolution des perspectives futures en matière d’amélioration de la mortalité.
- Nous étudierons la surmortalité au sein de la population canadienne entre 2020 et le début de 2022. Au début de la pandémie, la surmortalité était principalement due aux décès attribuables directement à la COVID-19, mais des données plus récentes suggèrent une augmentation significative des décès sans lien avec la COVID. D’autres facteurs, moins transitoires, comme les pressions continues exercées sur les systèmes de santé, les retards de traitement et les complications potentielles à long terme chez les survivants de la COVID-19, pourraient-ils être à l’origine des récentes augmentations? Cela a-t-il une incidence sur nos perspectives d’amélioration de la mortalité?
- Dans notre précédent chapitre Différences socio-économiques au niveau de l’amélioration de la mortalité, nous avons analysé les différences entre les données de la population globale et celles relatives aux personnes assurées et aux personnes bénéficiant de régimes à prestations déterminées (PD). Nous allons examiner ici la différence de mortalité liée à la COVID-19 au sein des divers groupes. Les premières données relatives à la pandémie suggèrent qu’il y a eu un effet d’isolation chez la population bénéficiant de régimes à prestations définies; cela atténue-t-il l’incidence prévue de la COVID-19 sur les taux de mortalité futurs pour ce groupe?
Le nouveau modèle proposé par l’ICA est fondé sur des données recueillies entre 1980 et 2019. Dans notre article sur les Vecteurs d’amélioration de la mortalité, nous avons déjà passé en revue les éléments à prendre en considération pour la projection des données historiques dans l’avenir. Cela est d’autant plus pertinent lorsqu’on parle de projeter les taux de mortalité au-delà d’un épisode de mortalité sans précédent comme la pandémie de COVID-19. L’ICA a exprimé sa volonté de poursuivre ses recherches sur ce sujet, une démarche que nous saluons. Vu le degré d’incertitude engendré par la pandémie, nous pensons qu’il convient de faire preuve d’une certaine souplesse en ce qui concerne les paramètres de calibrage du modèle, afin de permettre aux praticiens de prendre en compte une gamme de perspectives raisonnables d’améliorations futures. Cela correspondrait à la méthode utilisée dans le cadre de l’enquête continue sur la mortalité (CMI) au Royaume-Uni, sur laquelle se fonde une grande partie des travaux de recherche de l’ICA.
Un cadre pour les conséquences à venir de la pandémie
Pour déterminer l’espérance de vie, il faut tenir compte de deux éléments essentiels : l’hypothèse de base et les hypothèses d’amélioration de la mortalité. L’hypothèse de base repose sur des données historiques, présentant un aperçu de la mortalité actuelle, sans présager d’une évolution future de celle-ci. Les hypothèses d’amélioration de la mortalité sont liées aux variations prévisionnelles des taux de mortalité au fil du temps; cette mesure semble plus subjective et devrait intégrer les effets des principaux facteurs influençant les changements dans les taux de mortalité au fil du temps, tels que les progrès en matière de soins de santé, l’évolution du mode de vie ou les découvertes technologiques.
En formulant des hypothèses sur la mortalité, il est important de se demander si les données sous-jacentes sont représentatives de ce que l’on essaie de modéliser. Concernant l’hypothèse de base, les données sont-elles représentatives des perspectives de mortalité actuelles chez la population en question? Quant aux améliorations, les modifications observées dans vos données sont-elles représentatives de la manière dont les choses évolueront à l’avenir (à court ou à long terme)? Si la réponse est négative, les modèles basés sur des données devront être traités avec une extrême prudence et des ajustements extérieurs au modèle pourront s’avérer nécessaires.
Trois approches ont été élaborées pour modéliser la mortalité post-pandémique :
- L’approche par rebond : Cette approche part du principe qu’après quelques années de forte mortalité, les taux en question reviennent à ceux prévus avant la pandémie. On suppose que la pandémie a eu un effet totalement transitoire sur les taux de mortalité et qu’aucune année n’est perdue en matière d’amélioration. Les nouveaux décès dus à la COVID feraient en sorte de remplacer d’autres causes de décès et il n’y aurait pas d’autre impact à long terme de la pandémie. Cette approche consiste à utiliser des modèles de base et d’amélioration de la mortalité calibrés sur les données antérieures à la pandémie, éventuellement avec des ajustements hors modèle pour tenir compte des décès supplémentaires au cours de la période de transition.
- L’approche par changement progressif : Cette approche implique un ajustement à court terme des taux de base, suivi d’une amélioration de la mortalité ayant la même trajectoire qu’avant la pandémie. On considère la COVID comme une nouvelle cause majeure de décès (sans être entièrement atténuée par le remplacement d’autres causes). Cependant, elle n’aura pas d’incidence sur la progression des améliorations futures (c’est-à-dire que, par rapport aux prévisions antérieures à la pandémie, la COVID n’a pas de répercussions sur les avancées médicales futures, l’évolution du mode de vie, etc.) Pour appliquer cette approche, vous pourriez utiliser une hypothèse de base avec une provision pour le nouveau niveau de mortalité postérieure au choc, en combinaison avec une échelle de projection calibrée sur des données antérieures à la pandémie.
- L’approche par changement de trajectoire : Il s’agit ici de considérer que la trajectoire de l’amélioration de l’espérance de vie sera différente de celle attendue avant la pandémie, en raison de celle-ci. On reconnaît l’incidence de la pandémie sur la progression de la mortalité, en supposant que la COVID a des effets persistants sur divers domaines tels que la santé à long terme, les progrès de la médecine ou la disponibilité des services médicaux. Pour appliquer cette approche, il faudrait ajuster les taux d’amélioration de la mortalité par rapport aux modèles calibrés avant la pandémie.
Le graphique ci-dessous illustre l’évolution de l’espérance de vie des hommes de 65 ans selon chacune de ces approches.
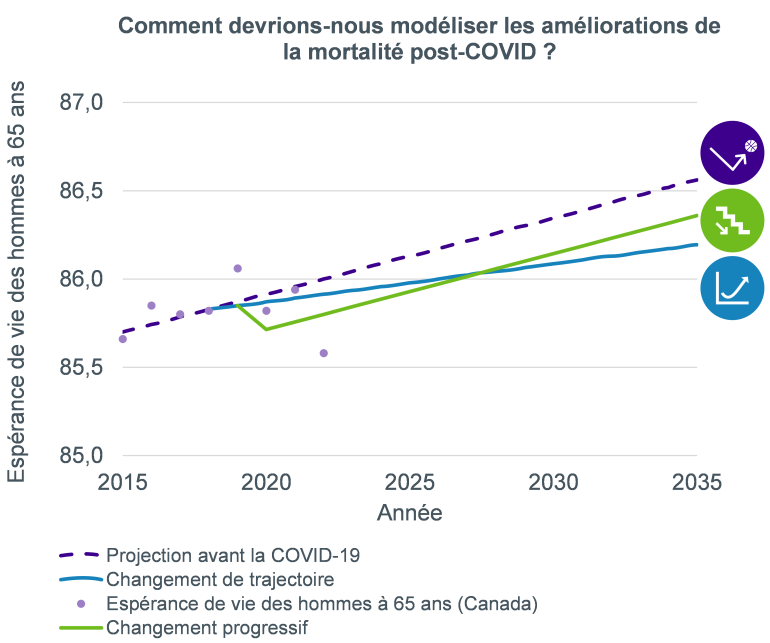
Dans ce cadre, le nouveau modèle proposé par l’ICA fournirait des taux d’amélioration compatibles avec l’approche par rebond (si la table de base utilisée est calibrée sur des données prépandémiques) ou avec celle par changement progressif (si elle est utilisée en combinaison avec une table de base reflétant le changement progressif de mortalité), affirmant indirectement que les améliorations observées avant la pandémie se poursuivront probablement dans la période postpandémique . Par rapport à d’autres modèles très répandus : le dernier modèle de projection de la mortalité (MP) de la Society of Actuaries (États-Unis) s’aligne sur les approches par rebond et par changement progressif; le dernier modèle sur les améliorations proposé par le CMI (Royaume-Uni) peut être utilisé avec toutes ces approches en ajustant les paramètres d’entrée, bien que le calibrage de base soit conforme à l’approche par changement de trajectoire.
Vu que de nombreuses parties prenantes cherchent à intégrer les incidences de la COVID sur la mortalité future, le choix de l’approche de modélisation dépendra de l’évaluation des perspectives postérieures à la pandémie, ce qui pourrait aboutir à une combinaison de différentes approches.
Incidences potentielles de la pandémie
Un certain nombre d’effets potentiels à long terme de la pandémie pourraient avoir une incidence sur l’espérance de vie. Certains d’entre eux peuvent contribuer à rallonger l’espérance de vie (comme les avancées médicales accélérées par le développement de la technologie à ARNm) et d’autres à la réduire (comme la dégradation de l’état de santé à long terme des survivants de la COVID-19). Nous avons examiné les trajectoires futures de différents scénarios liés à la pandémie dans l’article : COVID-19 longevity scenarios: a bump in the road or a catalyst for change? Certains éléments essentiels à prendre en compte pour comprendre comment cela pourrait évoluer à l’avenir sont présentés ci-dessous.
L’énigme de la récente surmortalité au Canada
La surmortalité au Canada (selon les prévisions prépandémiques) demeure élevée depuis le début de la pandémie, la première vague de décès survenant en mars 2020. Le graphique ci-dessous présente les estimations de décès par semaine entre janvier 2020 et août 2023 pour toute la population canadienne (nous notons que le moment et l’ampleur des vagues pandémiques varieront également en fonction des zones géographiques au Canada). La ligne pointillée représente le nombre de décès attendus selon les attentes prépandémiques, calculé et publié par Statistique Canada sur la base des données recueillies entre 2016-2019. Les décès excédentaires sont ceux qui dépassent la ligne pointillée des décès attendus du graphique.
Deux observations essentielles se dégagent de ce graphique :
1. La COVID-19 a été la première cause de surmortalité jusqu’au début de l’année 2022,
2. Après mai 2022, les décès excédentaires ont été principalement attribués à d’autres causes.
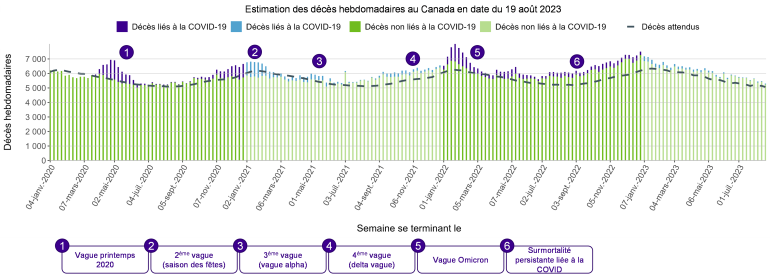
Source : Statistique Canada (Tableau 13-10-0792-01). Les données sont limitées pour les provinces suivantes : Les données du Manitoba jusqu’au 3 décembre 2022, celles du Nouveau-Brunswick jusqu’au 22 juillet 2023,
celles de la Nouvelle-Écosse jusqu’au 6 mai 2023 et celles de l’Ontario jusqu’au 15 juillet 2023.
Le graphique suivant résume ces données et illustre la répartition de la surmortalité canadienne entre les décès liés à la COVID (violet) et ceux non liés à la COVID (vert).
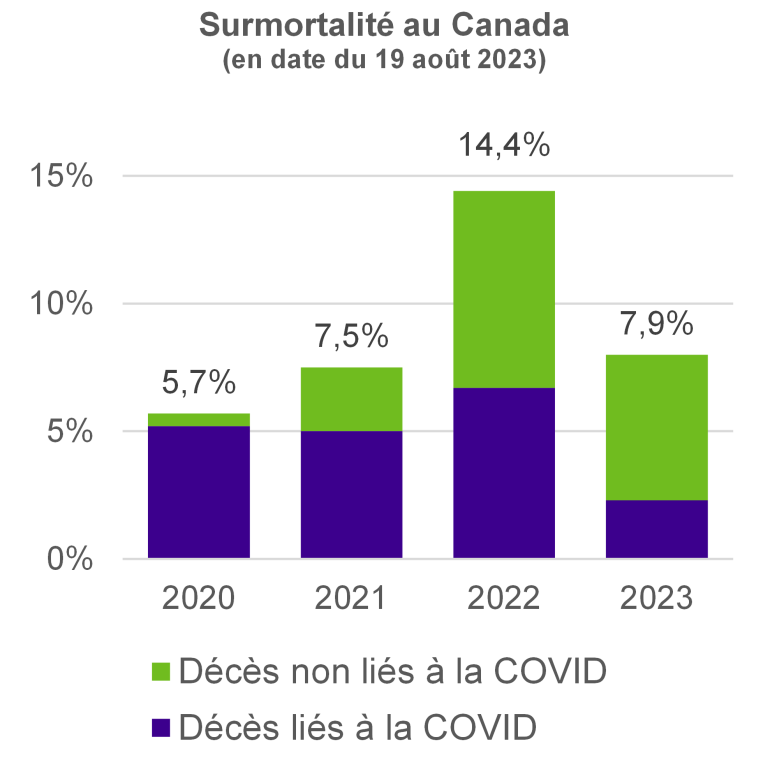
Nous observons une hausse des niveaux de surmortalité entre 2020 et 2022, suivie d’une baisse au cours de la première partie de l’année 2023, mais le taux reste élevé. Les tendances observées aux États-Unis et au Royaume-Uni sont différentes : des niveaux de mortalité nettement plus élevés ont été enregistrés en 2020 et en 2021, suivis d’une diminution plus rapide de la surmortalité à partir de 2022.
Quelle est donc la cause de ces taux élevés et continus de surmortalité? Dans notre webinaire canadien2 sur la surmortalité, nous examinons la question et étudions la possibilité que ces tendances se poursuivent. Sachant que d’autres raisons peuvent expliquer la surmortalité non liée à la COVID, notre groupe de spécialistes du secteur a mis en évidence les principaux facteurs de mortalité actuels et futurs :
- Incidence immédiate de la COVID-19 (c’est-à-dire la COVID en tant que nouvelle cause de décès, les nouvelles souches de COVID);
- Effets à long terme de la COVID-19, notamment les complications, les comorbidités, la COVID longue;
- Retards dans les traitements et les soins préventifs entraînant des listes d’attente de plus en plus longues et une vague de décès survenant pendant la période d’attente; et
- Pression sur les systèmes de santé (augmentation de la charge de travail et dégradation de la santé mentale des travailleurs de la santé, pénurie de personnel de santé, difficultés liées à la prestation des soins).
Selon le Rapport de l’ICA, la surmortalité directement et indirectement liée à la pandémie est une tendance pluriannuelle. De plus, il est impossible d’affirmer avec certitude que la mortalité reviendra à son niveau antérieur à la pandémie.
Incidence sur les survivants
Il reste à savoir quels seront les effets de la pandémie sur les survivants. D’une part, certains affirment que nous assisterons à un effet de survie, les personnes les plus saines survivront à la pandémie, ce qui se traduira par une augmentation de l’espérance de vie de la population. D’autres, en revanche, affirment qu’un effet de cicatrisation apparaîtra, où les effets à long terme sur la santé résultant du fait que de nombreuses personnes ont contracté le virus du SRAS-CoV-2 et s’en sont remises, se traduiront par une réduction de l’espérance de vie en général. On ne dispose pas encore de suffisamment de données postérieures à la pandémie pour se prononcer sur l’équilibre de ces effets, mais ce sont les populations les plus touchées par la pandémie qui seront les plus affectées par les effets qui en résultent.
Les graphiques ci-dessous présentent la surmortalité au Canada par groupe d’âge.
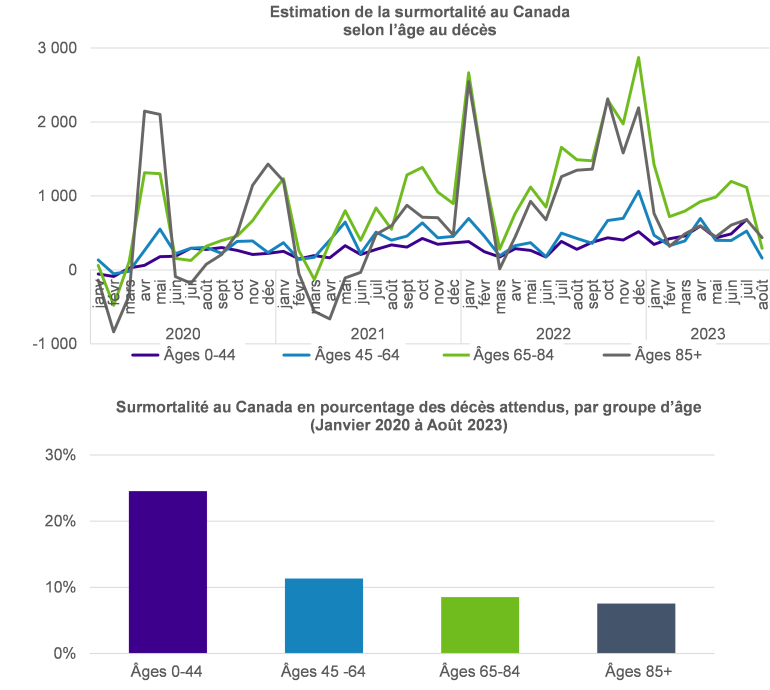
Le graphique du haut montre que la surmortalité concerne surtout les personnes âgées (lignes grise et verte), tandis que dans celui du bas, on constate que l’augmentation la plus importante de la surmortalité affecte le groupe des plus jeunes (bar violette). Cela n’est pas surprenant puisque le nombre de décès attendus chez les jeunes est généralement faible, ce qui signifie que même un petit changement peut avoir une incidence significative. Peu importe dans quel camp vous vous trouvez quant aux effets de la COVID, il est important d’examiner comment la mortalité pourrait évoluer considérant que la pandémie a affecté différemment les divers groupes.
Comme l’indique le rapport intitulé Inégalités sociales des décès liés à la COVID-19 au Canada, par caractéristiques individuelles et locales publié en 2022 par l’Agence de santé publique du Canada, les données suggèrent que les conséquences de la pandémie de COVID-19 ont touché de manière inégale les différents groupes de la population canadienne. Le graphique suivant présente la mortalité due à la COVID-19 au Canada en fonction de l’âge par revenu et par genre en 2020 et met en évidence l’écart important entre les groupes de personnes à revenu faible et ceux à revenu élevé.
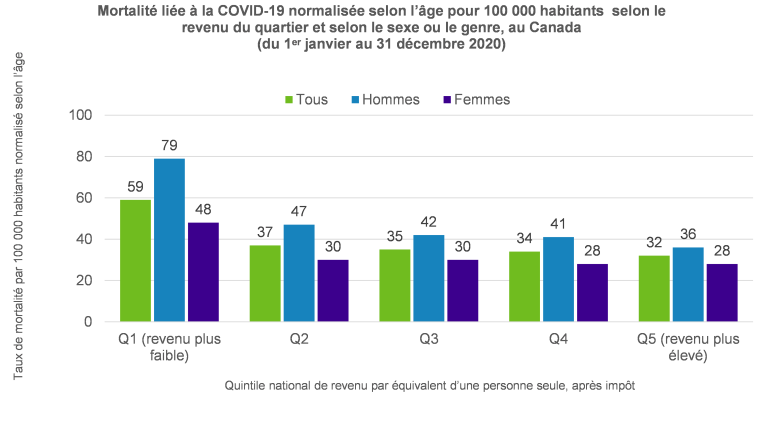
Source : Outil de données sur les inégalités en santé à l’échelle du Canada. Une initiative conjointe de l’Agence de santé publique du Canada, du Réseau pancanadien de santé publique, de Statistique Canada et de l’Institut canadien d’information sur la santé. Disponible sur le site : https://sante-infobase.canada.ca/inegalites-en-sante/Indicat.
Le graphique permet de faire les observations suivantes :
- Dans l’ensemble, les taux de mortalité liée à la COVID-19 dans le groupe à revenu faible étaient presque deux fois plus élevés que ceux observés dans celui à revenu élevé;
- L’écart entre les sexes en matière de mortalité liée à la COVID-19 était plus élevé dans les zones à faibles revenus (ratio hommes/femmes de 1,7 pour Q1 contre 1,3 pour Q5);
Dans le chapitre précédent de cette série, nous avons examiné les disparités entre les données au niveau de la population et celles relatives aux personnes bénéficiant de régimes à prestations définies (PD), en soulignant comment les caractéristiques socio-économiques relatives suggèrent que ce groupe a une espérance de vie plus longue que l’ensemble de la population canadienne. Les mêmes disparités sont observées en ce qui concerne la mortalité liée à la COVID : Les données du Club Vita indiquent un effet d’isolation des personnes bénéficiant de régimes à prestations définies en 2020, avec une surmortalité d’environ 1 % pour les hommes et de 4 % pour les femmes, soit des taux nettement inférieurs à ceux de la population générale. Ces chiffres sont basés sur les premières données recueillies liées à la COVID, mais ils suggèrent néanmoins que les promoteurs de régimes et les assureurs pourraient constater une surmortalité plus faible chez le groupe bénéficiant de régimes par rapport à la population générale.
La diversité des résultats dans les différents sous-groupes de la population canadienne (groupe de personnes bénéficiant des régimes à prestations définies par rapport à la population générale, hommes par rapport aux femmes, groupes aux revenus les plus faibles par rapport à ceux aux revenus les plus élevés, etc.) montre que des ajustements sur les perspectives de mortalité doivent être envisagés pour la population modélisée. La réponse à cette question nécessite d’approfondir l’expérience propre à chaque régime et d’évaluer l’ampleur de l’incidence de la COVID sur un régime donné.
Conclusion
Vu les effets multiformes de la COVID-19 sur la mortalité, la nouvelle échelle d’amélioration de la mortalité doit-elle être ajustée selon la COVID-19? La réponse dépend de votre vision de l’incidence future de la pandémie : les niveaux d’amélioration prépandémiques se maintiendront-ils de la même manière postpandémie? La COVID n’était-elle qu’un accident de parcours? Y a-t-il un effet de cicatrisation potentiel chez la population ou chez les sous-groupes?
Au vu des nouvelles données, il paraît peu probable que la COVID n’ait pas d’incidence sur la mortalité. Il devrait y avoir au minimum un effet à court terme qui pourrait nécessiter des ajustements de l’hypothèse de base et/ou d’amélioration de la mortalité. Bien que le modèle proposé par l’ICA ne permette pas actuellement d’adapter les hypothèses à des populations en particulier, nous pensons qu’une certaine flexibilité serait souhaitable. Les actuaires de régimes de retraite doivent faire preuve de prudence et prendre en compte les principaux éléments suivants :
- La COVID-19 n’a pas affecté tous les sous-groupes de population de la même manière. Les nouvelles données mettent en évidence des différences basées sur l’âge, le sexe, la zone géographique et les facteurs socio-économiques. Il est essentiel de comprendre comment ces disparités peuvent évoluer et quelles sont leurs répercussions à court et à long terme sur un régime de retraite.
- Les hypothèses sur la mortalité dépendent des perspectives liées à la COVID, selon qu’elle soit perçue comme ayant une incidence transitoire, à court terme, à long terme, voire aucune. Les ajustements sur l’hypothèse de base et/ou d’amélioration de la mortalité seront influencés par l’incidence future prévue de la COVID sur la longévité (approche par rebond, changement progressif, changement de trajectoire ou une combinaison).
- Bien que les niveaux de surmortalité au sein de la population Canadienne bénéficiant des régimes à prestations définies au cours des premières années de la pandémie semblent faibles, les taux de mortalité au niveau de la population en 2022 suggèrent une récente augmentation de la mortalité au sein de cette population. Dépendamment du niveau de surmortalité d’un régime en particulier et des perspectives liées à la COVID, des ajustements aux hypothèses formulées avant la pandémie peuvent s’avérer appropriés (qu’il s’agisse de l’hypothèse de base et/ou d’amélioration de la mortalité).
- Même si les données sont encore récentes et qu’il est prématuré de tirer des conclusions définitives, un effet de cicatrisation sur la population pourrait se manifester. Nous savons très peu de choses sur les effets à long terme de la COVID, mais des preuves des dommages causés aux organes vitaux tels que le cerveau, le cœur et les poumons ont été relevées. Il se peut également que la pandémie ait contribué, dans une certaine mesure, à des améliorations plus importantes à long terme. Par exemple, en raison de l’évolution de la technologie médicale ou d’une sorte d’effet de survie. Les experts doivent tenir compte de l’équilibre entre ces effets lorsqu’ils envisagent les incidences potentielles de la pandémie à l’avenir.
Comme le mentionne l’ICA dans son Rapport, « la surmortalité liée à la COVID-19 entraîne une plus grande volatilité et donc une plus grande incertitude dans la prévision de la mortalité future », nous suggérons donc qu’une certaine flexibilité sur les paramètres futurs inclus dans le modèle proposé serait appropriée pour susciter chez les experts une réflexion tenant compte d’un ensemble de perspectives raisonnables concernant les améliorations futures.
1 Par exemple, certaines catégories de la population au Canada, comme les hommes bénéficiant de régimes à prestations déterminées (PD), ont connu une très faible surmortalité en 2020. Pour celles-ci, les données de 2020 pourraient fort bien constituer une bonne représentation de l’avenir.
2 Voici les liens vers les webinaires américain et britannique.




